Wie Leukozyten sich bei Entzündungen warm laufen
Forscher am Max-Planck-Institut für Neurobiologie haben einen neuartigen Mechanismus entdeckt, der Entzündungen forciert
Die größte Gruppe weißer Blutkörperchen im menschlichen Blut bilden die sogenannten neutrophilen Granulozyten. Sie stellen die erste Verteidigungslinie in der Abwehr von Krankheitserregern dar, können aber auch bei chronischen, nicht-infektiösen Entzündungen und Autoimmunkrankheiten aktiviert werden und dann beträchtlichen Gewebeschaden anrichten . Ein internationales Forscherteam um Dieter Jenne und Kai Kessenbrock vom Max-Planck-Institut für Neurobiologie in Martinsried hat nun herausgefunden, dass dieser Aktivierungsprozess entscheidend von zwei sehr ähnlich arbeitenden Granulozyten-Enzymen forciert wird. Genetisch manipulierte Mäuse, die diese beiden Enzyme nicht mehr besitzen, entwickeln eine stark abgeschwächte Entzündungsreaktion. Dieses Ergebnis könnte die Grundlage für neuartige Medikamente gegen chronisch-entzündliche Krankheiten schaffen (The Journal of Clinical Investigation, 1. Juli 2008).

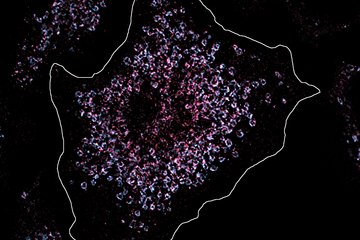
Neutrophile Granulozyten, kurz Neutrophile, bilden mit 50 bis 70 Prozent den größten Anteil an weißen Blutkörperchen im Blut des Menschen. In jeder Minute verlassen mehrere Millionen dieser Zellen das Knochenmark, in dem sie gebildet werden, und patrouillieren durch die Blutbahn auf der Suche nach eingedrungenen Krankheitserregern. Jedoch können sie auch in Abwesenheit von Infektionen zur Entstehung von chronischen Entzündungskrankheiten wie beispielsweise Allergien und rheumatoider Arthritis beitragen. Viele dieser Krankheiten basieren auf der Entstehung von Strukturen aus Antigen und Antikörper, sogenannten Immunkomplexen. Wenn sich Immunkomplexe zum Beispiel in der Haut eines Patienten bilden, kommt es zur Entzündung, indem Neutrophile die Blutbahn in der Nähe des Zielortes verlassen, dort in die Haut einwandern und mittels Rezeptoren auf der Zelloberfläche die Immunkomplexe erkennen. Dies hat zur Folge, dass die Zellen stark aktiviert werden und eine Reihe von entzündungsfördernden Mediatoren wie zum Beispiel Sauerstoffradikale bilden, die schließlich zur massiven Gewebeschädigung führen.
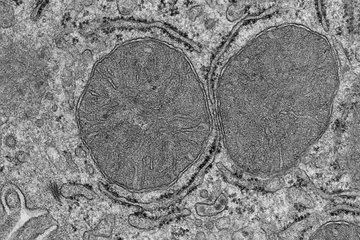
Das Zellinnere der Neutrophilen ist gefüllt mit membranumhüllten "Körnchen", den sogenannten Granula, die ein breites Spektrum an biologischen Abwehrstoffen gegen Mikroorganismen, darunter auch Enzyme, enthalten. Zwei dieser Enzyme, Proteinase 3 (PR3) and Neutrophilen Elastase (NE), gehören zu der Gruppe der Proteasen, die andere Proteine an bestimmten Aminosäuresequenzen in kleinere Fragmente aufspalten können. Diese Spaltungsaktivitäten der beiden eng miteinander verwandten Proteasen leisten bei der Zerstörung von gefährlichen Krankheitserregern einen wichtigen Beitrag. Daher wurden PR3 und NE bisher in erster Linie als antibakterielle Enzyme betrachtet.
Um die Funktion von PR3 und NE genauer zu untersuchen, haben die Münchner Biomediziner die entsprechenden Gene für die beiden Enzyme PR3 und NE in Mäusen mithilfe der sogenannten Knockout-Technik gleichzeitig ausgeschaltet. So konnten Sie im Tiermodell nachgewiesen, dass die Enzyme PR3 und NE eine wichtige Kontrollfunktion bei Entzündungsreaktionen ausüben. Darüber hinaus haben Forscher experimentell die Bildung von Immunkomplexen in der Haut der Mäuse induziert und mittels histologischer Analysen gezeigt, dass die darauffolgende nicht-infektiöse Entzündungsreaktion in Abwesenheit von PR3 und NE stark abgeschwächt ist. In weiterführenden Experimenten mit isolierten Neutrophilen aus dem Knochenmark der Mäuse konnten sie zeigen, dass die Proteasen PR3 und NE entscheidend die zelluläre Antwort und die Bildung von Sauerstoffradikalen in Anwesenheit von Immunkomplexen steuern.
Diese Befunde haben die Frage nach der molekularen Wirkungsweise der Proteasen eröffnet. Wie die Wissenschaftler schließlich herausfanden, spalten sowohl PR3 als auch NE einen entzündungshemmenden Faktor, das Progranulin (PGRN). Es war bereits aus früheren Studien bekannt, dass PGRN die Aktivierung von Neutrophilen unterdrücken kann und eine wichtige Rolle im Wundheilungsprozess spielt. In Zusammenarbeit mit Wissenschaftlern von der McGill University in Montreal (Kanada) und dem INSERM in Reims (Frankreich), konnten Kessenbrock und Jenne nun zeigen, dass PGRN eine Art zelluläre Bremsfunktion für die Aktivierung von Neutrophilen bei Entzündungsreaktionen erfüllt. Im Zuge der Auswanderung (Extravasation) von Neutrophilen aus der Blutbahn in das entzündete periphere Gewebe werden die Proteasen zunehmend von den Zellen freigesetzt, um die PGRN-Spiegel lokal abzubauen und somit die Entzündung zu etablieren. "Diese Ergebnisse könnten die Grundlage für die Entwicklung neuartiger Medikamente bilden, die spezifisch die Funktion der Proteasen PR3 und NE unterdrücken und die durch Neutrophile verursachte Gewebeschädigung bei chronischen Entzündungen eindämmen", sagt Dieter Jenne.