Epigenetischer Kontrollverlust bei Diabetes
Molekulare Barrieren verhindern, dass Zellen der Bauchspeicheldrüse ihre Identität einbüßen
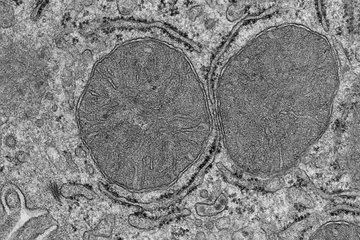
Bei Diabetes verlieren die insulinproduzierenden Zellen der Bauchspeicheldrüse ihre Identität und damit ihre Fähigkeit, das blutzuckersenkende Hormon Insulin herzustellen. Forscher des Max-Planck-Instituts für Immunbiologie und Epigenetik in Freiburg haben nun ein neues Erklärungsmodell für diese sogenannte Dedifferenzierung entdeckt. Den Wissenschaftlern zufolge ist neben Belastungen des Zellstoffwechsels auch ein Zusammenbruch epigenetischer Barrieren für die Rückentwicklung in funktionsuntüchtige Vorläuferzellen entscheidend. Die epigenetische Steuerung spielt vermutlich auch bei der Entstehung der Krankheit beim Menschen eine zentrale Rolle. Die neuen Erkenntnisse könnten besonders für Patienten, die sensibel für diese epigenetischen Prozesse sind, großes Behandlungspotenzial bieten.

Nach aktuellen Zahlen der International Diabetes Federation (IDF) sind mehr als 7,5 Millionen Menschen in Deutschland von Diabetes betroffen. Mit einem Anteil von über 95 Prozent leiden die weitaus meisten Patienten an Typ-2-Diabetes. Die Volkskrankheit tritt verstärkt im Alter auf und geht mit Übergewicht oder Herz-Kreislauf-Problemen einher. Auslöser ist eine fehlerhafte Insulinregulation. Wenn der Blutzuckerspiegel nach einer Mahlzeit ansteigt und schnell Insulin in großen Mengen benötigt wird, gibt die Bauchspeicheldrüse der Patienten das Hormon zu langsam ab. Dies führt zu einem gefährlich hohen Zuckerspiegel im Blut (Hyperglykämie).
Lange Zeit wurde angenommen, dass insulinproduzierende Betazellen in der Bauchspeicheldrüse absterben und dadurch zu wenig Insulin produziert wird. Heute gehen Forscher jedoch davon aus, dass die Betazellen nicht sterben, sondern sich vielmehr in einen anderen Zelltyp verwandeln. Wissenschaftler bezeichnen diesen Prozess als Dedifferenzierung. Dabei büßen die Zellen die meisten ihrer spezialisierten Funktionen ein und kehren in einen Zustand zurück, der dem ihrer unmittelbaren Vorläuferzellen ähnelt. Betroffene Betazellen werden so zu Zellen, die kein Insulin mehr bilden können.
„Belastungen des Zellstoffwechsels wurden stets als primärer Auslöser der Dedifferenzierung angesehen. Aber in unserer Studie können wir zeigen, dass ein zweiter Hebel ebenso bedeutend ist: der Zusammenbruch epigenetischer Barrieren, die normalerweise die Identität der Betazelle stabilisieren. Es scheinen also zwei unabhängige krankmachende Mechanismen erforderlich zu sein,” sagt Andrew Pospisilik, Leiter der Studie am Max-Planck-Institut für Immunbiologie und Epigenetik. Diese starken Sicherheitsmechanismen zum Schutz der Zellidentität ergeben durchaus Sinn, denn beim Menschen können Betazellen über 40 Jahre alt werden. „Die Zellen brauchen daher solide Sicherheitsbarrieren, um dauerhaft ihre Identität und Funktion aufrechtzuerhalten,“ sagt Andrew Pospisilik.
Epigenetik bei komplexen Erkrankungen
Die Freiburger Forscher wollen die Rolle von epigenetischen Faktoren bei komplexen Erkrankungen wie Diabetes, Fettleibigkeit und Krebs besser zu verstehen – komplexe Krankheiten deshalb, weil sie sowohl durch genetische Faktoren als auch durch Umweltfaktoren wie beispielsweise Umweltgifte, Ernährung oder Stress verursacht werden.
Bei der Aufklärung der Rolle dieser nicht-genetischer Komponenten rückt vor allem das sogenannte Chromatin in den Blick. In unseren Zellen ist die DNA, auf der sich die Gene befinden, um Histon-Proteine gewickelt. DNA und Histone zusammen bilden das Chromatin, eine Art Verpackung der DNA. Diese Verpackung komprimiert nicht nur die Erbsubstanz um das 20000-Fache, sodass sie in den winzigen Zellkernen Platz findet. Sie spielt auch eine entscheidende Rolle bei der zelltypspezifischen Genregulation, denn durch das Öffnen und Schließen der Verpackung, beeinflusst unter anderem durch Umweltsignale, wird die Zugänglichkeit zur DNA reguliert und so die Gene der Zelle ein- und ausgeschaltet. „Dadurch entstehen verschiedene Bereiche, in denen Gene unterschiedlich gut abgelesen werden können. Unsere Gene liegen also förmlich in unterschiedlichen Schubladen“, erklärt Pospisilik.
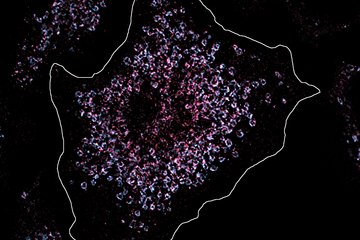
„Im Grunde enthalten gesunde und dedifferenzierte Betazellen die gleiche DNA. Den Unterschied macht aber, wie eng das Chromatin gepackt ist. Diese unterschiedlichen Chromatin-Typen können als epigenetische Identitätsbarrieren fungieren. In gewisser Weise sind diese wie Noten für ein Orchester. Sie koordinieren, wie und wann genau Gene aktiviert oder zum Schweigen gebracht werden. Die Partituren sorgen so dafür, dass alle Instrumente zu rechten Zeit die richtigen Noten spielen. Die gleiche Aufgabe hat die Verpackung des Chromatins, sie koordiniert das richtige Funktionieren der Zelle", erklärt Tess Lu, Erstautorin der Studie.
Chromatin-Veränderungen bei Diabetes
Die Freiburger Forscher haben in ihrer die Studie tausende Betazellen von gesunden sowie an Typ-2-Diabetes erkrankten Mäusen und Menschen analysiert und herausgefunden, dass zwei von etwa 25 verschiedenen Chromatin-Typen mit einer Fehlfunktion der Betazellen einhergehen. Es zeigte sich unter anderem, dass einer dieser Chromatinzustände, der wichtige Gene für die Betazellen steuert, bei Diabetikern fehlerhaft ist.
„Wenn man anfängt, die Noten zwischen den Instrumenten des Orchesters zu vertauschen, hört man noch immer Töne und erhält noch immer eine Melodie, aber die Musik wird sich dramatisch verändern. Ähnlich in den Zellen: wenn die genetischen Programme nicht richtig koordiniert werden, ändert sich das Wesen der Zellen und die damit verbundenen Zellfunktionen verschwinden. Dies führt im Laufe der Zeit dazu, dass Betazellen vergessen, wer sie sind und was sie eigentlich tun sollen,” erläutert Pospisilik.
Um ihre Beobachtungen zu bestätigen, haben die Forscher entsprechende Chromatin-Typen in Mäusen nachgebildet, um die vorher entdeckten Ursachen der menschlichen Krankheit zu nachzuvollziehen. Tiere mit diesen Modifikationen sind zunächst gesund und entwickeln normale insulinproduzierende Betazellen. Aber im mittleren Alter dedifferenzierten sich die Zellen. Dier Tiere können dann ihren Blutzucker nicht mehr korrekt kontrollieren.
Neuer Subtyp von Typ-2-Diabetes
Aus den Ergebnissen ergibt sich ein ganz neues Verständnis der Dedifferenzierung von Betazellen bei Diabetes. So wurde die Rückentwicklung von Betazellen zu funktionsuntüchtigen Vorläuferzellen bisher einzig auf metabolischen Stress zurückgeführt. Die Daten der Freiburger Forscher zeigen jedoch, dass auch eine epigenetische Fehlregulation erforderlich ist und sogar für Diabetes ausreicht.
Für die Freiburger Forscher stellen die Ergebnisse einen großen Schritt zu einem besseren Verständnis der Volkskrankheit Diabetes dar. Unklar ist noch, ob es Patienten gibt, die sensibler oder resistenter gegenüber den epigenetischen Prozessen sind. Grundsätzlich weist die Studie aber den Weg für neue Therapiemöglichkeiten sowohl für Typ-2- als auch Typ-1-Diabetes. „Diese epigenetischen Systeme sind wie alle anderen enzymatischen Komponenten in einer Zelle pharmakologisch behandelbar. Tatsächlich werden derartige epigenetische Medikamente bereits bei Krebs eingesetzt. Behandlungsstrategien zur epigenetischen Steuerung der Identität von Betazellen sollten aktiv erforscht werden", so Pospisilik.
MR/HR