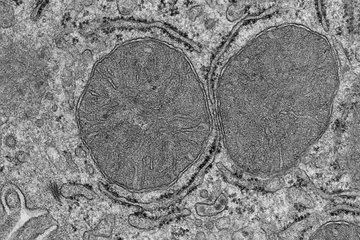
Alzheimer: Protein-Klumpen im Gehirn
Bei Alzheimer-Forschung denkt man nicht unbedingt an Teilchenbeschleuniger. Das Deutsche Elektronen-Synchrotron in Hamburg, kurz DESY, hat Eva-Maria und Eckhard Mandelkow von der Max-Planck-Arbeitsgruppe für strukturelle Molekularbiologie jedoch unschätzbare Dienste erwiesen. Sie beleuchten damit im wahrsten Sinne des Wortes die Wege, die in das große Vergessen führen. Ihre Forschungsergebnisse machen Hoffnung auf wirksame Therapien.
Text: Catarina Pietschmann

Über dem Gelände liegt ein Brummen. Metallisch, nicht sehr tief, markant – ausgelöst von der Stromversorgung riesiger Magnete. Sie sind notwendig, um die Elektronen abzulenken, die mit unvorstellbarer Geschwindigkeit durch die Speicherringe DESY, DORIS und PETRA 3 flitzen. Dadurch werden jede Menge Lichtteilchen (Photonen) aus Materie heraus gekitzelt. Gebündelt ergeben sie einen sehr hellen, energiereichen Photonenstrahl, mit dem man beispielsweise Proteine sehr genau unter die Lupe nehmen kann. 3.000 Gastforscher aus aller Welt kommen jährlich zu diesem Zweck an das Deutsche Elektronen-Synchrotron, kurz DESY, nach Hamburg.
Eckhard und Eva-Maria Mandelkow sitzen dagegen direkt an der Quelle. Sie arbeiten mit DORIS – für die beiden Wissenschaftler, die schon viel Licht ins Dunkel der Entstehung von Morbus Alzheimer gebracht haben, „die ultimative Taschenlampe“.
Zu den Mandelkows? Der Pförtner greift wortlos zu einem umfangreichen Geländeplan und markiert mit dickem schwarzem Filzstift den Weg zu den Max-Planck-Arbeitsgruppen für Strukturelle Molekularbiologie. Gut 10 Minuten Fußweg – wenn Sie zügig gehen“, fügt er schmunzelnd an. 80 Gebäude umfasst das Areal, das Ausmaße eines kleinen Stadtteils hat. Da kann man sich schon mal verirren, auch wenn man noch jung und fit ist. Einem dementen Menschen dagegen würde wohl selbst der beste Plan nichts nützen.
Alzheimer – die Diagnose ist immer ein Schock. Für die Betroffenen selbst, aber auch für ihre Angehörigen. Denn es hat etwas begonnen, was sich nicht mehr aufhalten lässt: Der Verlust der Erinnerung – an Erfahrungen, Erlerntes, Gelebtes, Geliebtes, Alltägliches und am Ende sogar das Bewusstsein seiner selbst.
Die Ursachen der Erkrankung liegen noch weitgehend im Dunkeln. Die Folgen sind schon zu Lebzeiten klar zu erkennen, eindeutig werden sie bislang aber erst nach dem Tod des Patienten: Proteinablagerungen und ein unübersehbarer Verlust von Nervenzellen, vor allem im Hippocampus, jenem Teil des Gehirns, in dem das Gedächtnis seinen Platz hat.

Das Gedächtnis ist wie eine persönliche Bibliothek. Man kann sie betreten, wann immer man möchte, einzelne Bücher hervorziehen und sich zurückversetzen an Orte, in Situationen, selbst wenn sie Jahrzehnte zurückliegen. Ein Foto, ein Duft, ein Geräusch, manchmal nur ein besonderer Lichteinfall und längst vergessen geglaubte Bilder tauchen auf, stoßen Gedankenketten an. Ein Licht wie damals in Siena, am frühen Nachmittag. September ‘94 war das… die cognacfarbenen Schuhe hatte ich eben gekauft, da kamen wir an dieser kleinen Pasticceria vorbei. Es roch fantastisch! Nach warmen Mandelkeksen… die hießen … richtig, Ricciarelli … und das Café …? Einen Tag später ist auch der Name wieder präsent: „Café Nannini“.
Doch was, wenn plötzlich ein Buch fehlt? Dann mehrere? Später sind komplette Jahrgänge, ja ganze Epochen, wie vom Erdboden verschwunden. Und irgendwann liegen nur noch einzelne, bereits zerlesene Erzählungen aus Kindheit und Jugend verloren in den leeren Regalen. Und die liest man, fast zwanghaft, wieder und wieder. So ähnlich muss sich ein Mensch fühlen, der Alzheimer hat.
Tau und Amyloid-beta bilden Ablagerungen
Schätzungsweise 24 Millionen Menschen leiden derzeit weltweit an dieser häufigsten Demenzform. Weniger als zwei Prozent davon erkranken an familiärem Alzheimer. Bei ihnen liegen bestimmte Mutationen auf einem Chromosom vor, die sich mit einem Gentest feststellen lassen. Die überwiegende Mehrzahl aber hat den so genannten sporadischen Alzheimer. Die gute Nachricht: Wer keine Angehörigen hat, die schon im Alter von etwa 50 Jahren die typischen Symptome zeigten, kann sich bis 80 relativ sicher fühlen. Nur drei von hundert 75-Jährigen erkranken, bei den 80-Jährigen etwa 20 Prozent. Jenseits der 85 zwischen 30 und 50 Prozent – je nach Statistik. „Das Hauptrisiko für Alzheimer ist eben das Alter“, sagt Eva-Maria Mandelkow. „So wie man Arthrose im Knie- oder Hüftgelenk bekommt, verschleißt auch das Nervensystem.“

„Das Erstaunliche ist vielmehr, dass die Mehrheit es im Alter nicht bekommt“, betont Eckhard Mandelkow. „Denn Proteinablagerungen im Gehirn hat jeder ältere Mensch. Haben sie ein Schutzgen? Einen guten Stoffwechsel? Wir wissen es nicht.“
Die Erkrankung ist sehr spezifisch. Neben dem Verlust an Nervenzellen findet der Pathologe im Hirngewebe zwei Arten von Ablagerungen: das Protein Amyloid-beta (Aβ), auch als „Plaque“ bekannt, zwischen den Nervenzellen und das Tau-Protein innerhalb der Neurone. Nur wenn beides zusammen auftritt – und zwar vorwiegend im Hippocampus – ist es Alzheimer. Tau-Ablagerungen, Tauopathien genannt, allein hingegen sind Kennzeichen verschiedener anderer Demenzen. Tau zusammen mit dem Protein Alpha-Synuklein ist wiederum typisch für Morbus Parkinson. Und auch die Kombination von Alzheimer und Parkinson gibt es.
Die Mandelkows und ihr interdisziplinäres Team haben Tau bereits seit längerem im Visier. Es stabilisiert die Mikrotubuli, jene röhrenförmigen Proteinfasern, die ein wesentlicher Bestandteil des Grundgerüsts aller Zellen sind. Sie spielen eine buchstäblich tragende Rolle, weil sie einer Zelle mechanischen Halt geben. Außerdem bilden sie während der Zellteilung den Spindelapparat aus, an dem die Chromosomen in die sich bildenden Tochterzellen wandern. Zum Anderen stellen sie die Versorgung sicher: In den Zellfortsätzen, den Axonen und Dendriten, läuft an ihnen wertvolle Fracht entlang – huckepack getragen von Motorproteinen wie dem Kinesin, einem zelleigenen „Frachtunternehmen“. Proteine, Nährstoffe aber auch ganze Zellorganellen, wie Mitochondrien und Peroxisomen, kugelförmige Miniatur-Container für Enzyme.
Unter dem Fluoreszenz-Mikroskop lässt sich das Ganze in der Zellkultur sogar live und in Farbe verfolgen, denn Tau und andere Zellbestandteile können mit fluoreszierenden Proteinen markiert werden. Zähfließender Berufsverkehr vor dem Hamburger Elbtunnel sieht ganz ähnlich aus.

Tau bindet locker an die Mikrotubuli, stabilisiert sie und hilft so mit, dass der Transport in Zellen reibungslos läuft. Das Protein ist ein Exot, denn es ist praktisch ungefaltet. Dadurch ist es sehr flexibel und weder Hitze noch Säure können ihm etwas anhaben. „Wir hatten schon länger an Tau und anderen Mikrotubuli-Proteinen gearbeitet, als vor etwa 20 Jahren bekannt wurde, dass es einen Zusammenhang zwischen Tau und Alzheimer gibt. Das gab den Anstoß, sich auf die Rolle von Tau bei dieser Krankheit zu konzentrieren“, erzählt Frau Mandelkow. In erkrankten Neuronen verhält sich das Protein „unvorschriftsmäßig“ und funktioniert nicht mehr richtig. „Bei Alzheimer wird Tau von hyperaktiven Enzymen, den Proteinkinasen wie beispielsweise der Kinase MARK, überphosphoryliert. Das heißt, an vielen Stellen von Tau sitzen plötzlich Phosphatgruppen. So kann es seine Funktion nicht mehr ausüben. Es löst sich vom Mikrotubulus ab und lagert sich zusammen.“
Tau und Aβ - wer beeinflusst wen?
Verknäulte Proteinfibrillen, funktionsunfähig, Müll. Dies ist der Anfang vom Ende einer Nervenzelle. So beginnt der Gedächtnisverlust. Denn zu wenig Tau auf der Schiene hemmt den Transportverkehr, da die Mikrotubuli kaputtgehen und sich die Motorproteine nicht mehr richtig einklinken können. Dann verschwinden mangels Versorgung die Synapsen, jene winzigen Ausstülpungen der Axone und Dendriten, über die Nervenzellen chemisch und elektrisch miteinander kommunizieren. Daraufhin sterben Axone und Dendriten, und schließlich das ganze Neuron. „Egal, wo man es sich ansieht, ob im Reagenzglas, in der Zelle oder im Mausmodell – überall das gleiche Bild“, sagt Frau Mandelkow.

Das passiert also in den Neuronen. Aber was hat das mit den viel diskutierten extrazellulären Amyloid-Plaques zu tun? „Das ist eine der Schlüsselfragen, an denen wir und andere Labors derzeit arbeiten“, erzählt Eckhard Mandelkow. Auf Rattenzellen aus dem Hippocampus haben die Forscher lose zusammengelagertes „krankes“ Aβ-Protein gegeben, so genannte Ab-Oligomere, und sich angesehen, was in den Nervenzellen passiert: Verblüffend schnell, nach nur zwei bis drei Stunden, zeigten sich die ersten pathologischen Anzeichen von Alzheimer. Tau, das normalerweise im Axon sitzt, findet sich nun in den Dendriten. Und dort, wo es fehl am Platz ist, verschwinden die Teile der Synapsen, an denen die Signalübertragung stattfindet – die so genannten Postsynapsen oder Dornenfortsätze. Das ist fatal. Denn über den Kontakt von Präynapse am Axon und Postsynapse am Dendrit des nachgeschalteten Neurons läuft die Kommunikation zwischen Nervenzellen. Etwa 10.000 Synapsen besitzt ein Neuron. Sind diese Kontaktpunkte auch nur zum Teil zerstört, beginnt die „Funkstille“ zwischen den Neuronen.
Eckhard Mandelkow nimmt ein Blatt Papier und beginnt zu zeichnen. „Wenn Aβ verklumpt, setzt es sich wie ein dünner Film auf die Postsynapsen. Man geht davon aus, dass es an einen Rezeptor bindet – etwa den NMDA-Rezeptor. Wird er aktiviert, strömt Kalzium in die Zelle ein. Das ist seine Aufgabe. Aber in diesem Fall wird der NMDA-Rezeptor überaktiviert, es fließt also viel zu viel Kalzium ins Zellinnere! Das bewirkt dann unter anderem die Fehlregulation von Tau.“

Das würde bedeuten, dass letztlich doch Aβ Auslöser der Krankheit ist? Mandelkow schüttelt den Kopf, zeichnet weiter. „Das ist so nicht ganz richtig. Man sagt zwar immer: Aβ-Fehlregulation führt zur Tau-Fehlregulation, diese wiederum zum Synapsenverlust und der zum neuronalen Zelltod. Aber was bewirkt eigentlich das Verklumpen von Aβ? Mutationen können ein Grund sein, aber die gibt es ja nur in den seltenen familiären Alzheimer-Fällen.“ Viele Wissenschaftler glauben, dass der Vorläufer von Aβ, das Zelloberflächenprotein APP, zu viel und an der falschen Stelle gespalten wird. Und das so entstehende kurze Eiweiß Aβ hat eben die Tendenz zu verklumpen. Das Gen für APP liegt auf Chromosom 21. Das ist beispielsweise auch der Grund, warum Menschen mit Trisomie 21 ein höheres Risiko haben, früher an Demenz zu erkranken. Denn bei ihnen wird Aβ vermehrt gebildet, da das Gen gleich dreimal vorhanden ist.
Das Gedächtnis kehrt zurück!
„Du hast übrigens eben die Postsynapse falsch gezeichnet“, bemerkt Eva-Maria Mandelkow. Er grinst. „Ich hab’s ja gar nicht gern, wenn meine Frau mich korrigiert…“ Sie lacht auf – und korrigiert weiter. „Doch, du hast sie als Präsynapse gemalt. Macht doch nichts, komm!“

Ist das immer leicht, zusammen zu arbeiten? Sie sehen sich an. „Gemeinsam sind wir eigentlich sehr kreativ“, meint sie. „Ich mach halt alles aus dem Bauch heraus.“ „Und ich lass mir nix gefallen!“, ergänzt er. Beide lachen herzlich. In der Interpretation der Forschungsergebnisse sind sie nicht immer einig. Kein Wunder: Er ist Physiker, sie Medizinerin.
Und sie will nicht nur wissen, wie Alzheimer entsteht, sondern auch eine Therapie entwickeln. Der Weg dahin führte über Zellversuche zu transgenen Mäusen. Das sind Tiere, in die zusätzlich das menschliche Tau-Gen eingebracht wurde, und zwar ein manipuliertes. Manche Nager bekamen eins mit Anti-Aggregations-Mutation: Bei ihnen kann Tau gar nicht verklumpen. Andere bekamen die Pro-Aggregations-Variante, wo Tau besonders schnell aggregiert. Diese Mäuse entwickeln innerhalb von wenigen Monaten Alzheimer-ähnliche Symptome. Der Clou: Das Gen lässt sich an- und auch wieder ausknipsen.
Mit den Mäusen werden seit kurzem Verhaltenstests gemacht. Das Szenario: In einem Bassin von zwei Metern Durchmesser müssen die wasserscheuen Nager eine Plattform finden, die unter der Oberfläche einer milchigen Flüssigkeit versteckt liegt. Mehrere Tage lang haben sie bereits geübt, vier Trainingseinheiten pro Tag. Eine Kamera filmt währenddessen von oben und macht die Schwimmspur als rote Linie sichtbar.
Nun der Test: Zuerst die gesunde Maus, der Wildtyp: Und Action! Innerhalb von 15 Sekunden paddelt sie zur Plattform und klettert drauf. Dann die "Alzheimer"-Maus. Bedrückend erinnert ihr Verhalten an einen dementen Menschen, der sein Zuhause nicht mehr finden kann. Sie zieht endlos regellose Schleifen durch das Bassin, schwimmt einmal sogar ganz knapp an der Plattform vorbei, findet sie dann – zufällig, weil sie die Plattform touchiert. Ihre Zeit: eine Minute sieben Sekunden, viermal so lang wie die gesunde Maus! „Dieser Film zeigt so viel mehr über die Krankheit als alle Kurven und Diagramme“, sagt Frau Mandelkow nachdenklich.

Zum Schluss nun dieselbe Maus, die bereits "Alzheimer" hatte und bei der dann das toxische menschliche Pro-Aggregations-Tau vier Wochen lang abgeschaltet worden war. Zielstrebig schwimmt sie los, dreht schnell zwei Pirouetten – als ob sie sich freut „gleich bin ich da!“ – und schwupps ist sie auf dem Trockenen. In z e h n Sekunden! „Sieht man sich die Nervenzellen im Gehirn dieser Mäuse genauer an, erkennt man: wir haben zwar noch Tau-Aggregate, noch neuronalen Verlust. Aber die Synapsen bilden sich wieder zurück!!!“ Aus Eva-Maria Mandelkows Augen sprüht Euphorie.
Im Gehirn dieser "Alzheimer"-Maus finden sich Klümpchen aus Maus-Tau und menschlichem Tau. Bei den Tieren, bei denen später das mutierte Gen ausgeschaltet wurde, hat sich verblüffender Weise das humane Tau wieder aufgelöst – aber das Maus-Tau blieb weiterhin verknäuelt. Normalerweise aggregiert Maus-Tau aber gar nicht. Seltsam. Es wurde erst durch das toxische humane Protein dazu gebracht. „Das bedeutet, dass mutiertes, also krankmachendes Tau, gesundes Tau verändern kann! Ähnlich wie Prionen bei Creuzfeldt-Jakob, allerdings nicht infektiös.“ Sie schmunzelt. „Mein Mann mag es nicht, wenn ich das sage.“ Er schüttelt den Kopf, sieht das anders, physikalisch eben: Mutiertes Tau wirkt eher wie ein Kristallisationskeim, der auch normales Tau zur Verklumpung bringen kann. Die eigentliche Sensation ist jedoch, dass der Gedächtnisverlust umkehrbar ist. Zumindest wenn man eingreift, bevor zu viele Neuronen abgestorben sind.
Medikamente könnten Protein-Klumpen auflösen
Ein Gen abschalten – was bei Mäusen gut funktioniert, ist beim Menschen nicht machbar. Aber mit Wirkstoffen, die Tau-Aggregate auflösen? Das sollte gehen! 200.000 Substanzen hat Mandelkows Gruppe getestet, hoffnungsvolle Leitstrukturen gefunden und zusammen mit Kollegen an anderen Max-Planck-Instituten und Universitäten chemisch verfeinert. Zwei der Wirkstoffklassen haben das Zeug dazu, die Tau-Knäuel aufzulösen und damit wieder Synapsen sprießen zu lassen: Rhodanine und Phenyl-Thiazolyl-Hydrazide.

Eckhard Mandelkow ist mal kurz nach nebenan an seinen Computer gegangen. Sie erzählt, wie die beiden sich kennengelernt haben. "Als Stipendiaten des Evangelischen Studienwerks haben wir zusammen an einer Aufführung der Oper Dido und Aeneas mitgewirkt.“ „Sie als Flötistin, ich als Cembalist“, tönt es aus dem Off. Als er mit einem Fulbright-Stipendium nach New Orleans ging, kam sie nach, absolvierte dort eine Famulatur. Ihre Doktorarbeit schrieben beide dann am Max-Planck-Institut für medizinische Forschung in Heidelberg. Es folgte die Zeit als Postdoc in den USA, die Geburt der beiden Kinder. „Mein Traum war es eigentlich als Ärztin nach Afrika zu gehen. Aber ich hatte mich ja in diesen Physiker verliebt!“ Ihre Tochter, angehende Chirurgin, macht nun genau dies. Für Ärzte ohne Grenzen war sie bereits ein Jahr im Kongo und während der Cholera-Epidemie in Simbabwe. Ihr Sohn tat es dem Vater gleich, studierte Physik, schrieb seine Doktorarbeit über MRT des Gehirns und arbeitet nun in der Hirnforschung.
1986 kamen die Mandelkows nach Hamburg ans DESY in das neu gegründete Max-Planck-Labor und teilten sich fortan die Arbeit. „Ich kümmerte mich um den biochemischen Teil und die Elektronenmikroskopie, mein Mann um den Rest.“ Strukturbiologie war für sie als Medizinerin nicht so ganz das Wahre. Aber als dann das Tau-Protein ins Spiel kam und damit Alzheimer, hat es auch sie endgültig gepackt.
Gemeinsam mit Kollegen in München, Freiburg und Köln sind sie inzwischen dabei, weitere transgene Tiermodelle der Alzheimerkrankheit zu entwickeln, zum Beispiel Fruchtfliegen, Zebrafische oder Würmer. „Wenn der „Tau-Wurm“ die Verklumpungsform von Tau bildet, kann er sich nicht mehr bewegen. Den kann man anstupsen, der macht gar nichts“, erzählt Frau Mandelkow. Mit den Medikamenten, die gerade an den Mäusen getestet werden, wollen sie jetzt auch den Wurm behandeln. „Der ist natürlich ideal, denn von einer Generation zur nächsten dauert es nur ein paar Tage Tage, Krankheitszeichen zeigen sich sogar schon nach Stunden. Bei den Mäusen müssen wir mehrere Monate warten, bis wir Krankheitszeichen beobachten können.“ Zunächst geht es um den "proof of concept". Wenn die Substanzen den bestehen, sollen sie auch bei Patienten eingesetzt werden.
Doch bevor es soweit ist, steht für das Forscherpaar ein Umzug an: Bereits im nächsten Jahr werden sie ein Labor im 2009 neu gegründeten Deutschen Zentrum für Neurodegenerative Erkrankungen (DZNE) in Bonn beziehen, das im Forschungsinstitut caesar, einem Institut der Max-Planck-Gesellschaft, untergebracht ist. Dort wollen sie auch andere Krankheiten weiter erforschen, an denen Tau beteiligt ist. Neben einem 11,5 Tesla-MRT für Mäuse wird es in Bonn eine Reihe von neuen Möglichkeiten geben, das Innere des Gehirns einer lebenden Maus zu beobachten. „Wir sind hier in Hamburg wirklich toll ausgestattet, aber so was gibt‘s natürlich im jetzigen Institut nicht.“ Einen Teil des Labors wollen sie in der Hansestadt aber vorerst behalten. „Schon wegen der Mäuse, die nicht so einfach mitten in Versuchsreihen umziehen können. Wir kooperieren eng mit dem Universitätsklinikum Hamburg-Eppendorf und halten dort etwa 1.800 Mäuse in verschiedenen Stufen des Alterns und der Therapie."
Gibt es eine Alzheimer-Prophyhlaxe?
Zehn bis zwölf Stunden verbringen Eva-Maria und Eckhard Mandelkow jeden Tag mit der Arbeit. Viel Freizeit bleibt da nicht. Sie muss lachen. „Die Kinder sagten früher immer: Unsere Eltern haben jugendlichen Alzheimer. Sie vergessen ständig, was sie uns versprochen haben. So ist das eben, wenn Beruf und Hobby zusammenfallen.“ Apropos: Haben sie noch andere Hobbies? „Hatten wir mal“, sagt er trocken. „Mein Mann spielt sehr gut Klavier, und wir interessieren uns für politische Entwicklungen“, fügt sie an. „Aber die Forschung ist so faszinierend, und unsere Freunde treffen wir regelmäßig auf Konferenzen. Ab und zu finden wir Zeit für die Oper. Und zur Entspannung machen wir Spaziergänge am Elbufer.“

Würden Sie als Experten es eigentlich wissen wollen, ob sie Alzheimer bekommen – mal angenommen, es gäbe einen Test, mit dem sich bereits früh erste Alzheimer spezifische Proteinablagerungen feststellen ließen? Sie zögert keine Sekunde. „Auf jeden Fall!“
Kann man denn prophylaktisch etwas gegen diese Proteinverklumpungen tun? „Sicher. Was gut für Ihr Herz ist, ist auch gut für Ihr Gehirn! Solange das Gehirn gut durchblutet ist, die Versorgung stimmt, hat man schon fast alles getan, was man zurzeit tun kann“, sagt er. „Viel Bewegung, Cholesterin runter – das ist ganz wichtig! Und dann die üblichen Sachen: Vitamine, Obst, Fisch, verringerte Kalorienzufuhr“, fügt sie hinzu.
Wer zu Diabetes neigt, hat übrigens ein deutlich erhöhtes Risiko. „Die große Welle kommt demnächst, denn viele Kinder sind bereits zu dick! Diabetes wird enorm ansteigen und schon deswegen auch Alzheimer“, betont Eckhard Mandelkow. Und Gingko oder Curcumin? Sie muss lächeln. „Daran glauben wir nicht.“ Indische und Chinesische Medizin? „Das meiste kann man wahrscheinlich in die Tonne treten“, grummelt er.
Doch die Mandelkows sind guten Mutes. Schließlich stehen die Chancen nicht schlecht, dass in absehbarer Zeit Medikamente auf den Markt kommen, die das Aβ-Tau-Problem buchstäblich in Wohlgefallen auflösen. Spätestens dann werden die beiden sich an den langen und mühevollen Entwicklungsweg erinnern.
GLOSSAR
Prä-/Postsynapse
Als Präsynapse bezeichnet man den Sende-Teil einer Synapse. Es handelt sich hierbei um eine spezialisierte Region des Axons, in der das einlaufende elektrische Signal die Ausschüttung eines Neuro-Botenstoffes auslöst. Dieser Botenstoff bindet an Rezeptoren der benachbarten Postsynapse auf einem Dendrit der Empfängerzelle und löst dort weitere elektrische und chemische Signalketten aus.
Hippocampus
Eine für Lernen und Gedächtnis wichtige Gehirnregion. Er wird wegen seiner geschwungenen Form so bezeichnet (lat.: Seepferdchen). Er ist Teil der beiden Großhirnhälften, deshalb gibt es auch einen rechten und linken Hippocampus. Im Hippocampus laufen Informationen aus unterschiedlichen Gehirngebieten ein und werden dort miteinander verknüpft.
Proteinablagerungen
Die aus einer oder mehreren Aminosäureketten bestehenden Proteine falten sich bei ihrer Bildung in komplizierter räumlicher Anordnung auf. Falsch gefaltete Proteine können sich zu mehr oder weniger langen Fasern zusammenlagern. Sie verlieren damit nicht nur ihre Funktion, sie werden auch unlöslich, toxisch, und können von den Zellen nicht mehr abgebaut werden.